



Review Article - (2022) Volume 15, Issue 93
Received: Oct 21, 2022, Manuscript No. jisr-22-80075; Editor assigned: Oct 24, 2022, Pre QC No. jisr-22-80075 (PQ); Reviewed: Nov 05, 2022, QC No. jisr-22-80075; Revised: Nov 08, 2022, Manuscript No. jisr-22-80075 (R); Published: Nov 15, 2022, DOI: 10.17719/jisr.2022. 80075
While HIV treatment was made more affordable in recent years, some people living with HIV are not in the ART care chain (UNAIDS, 2020). This causes the issue of retention in ART for PLHIV. This study aims to understand social logics of retention of PLHIV in ARV care in Côte d'Ivoire through case exploration at CSUCOM Palmeraie and FSU Affery. It is based on documentary research and an interview. The data from the study show that retention in ART care is the outcome of various relationships to care. These relationships are spatial, biological, cultural, and economic. They are manifested through the actualization of the therapeutic culture of HIV patients for their survival in their social, family and work environment. Thus, health centers consider the specificities of each PLWHIV in their management and retention approaches. This requires flexibility in access to care, considering the vulnerability and social environment of each PLWHIV.
Malgré la démocratisation du traitement contre le VIH au cours des dernières années, des personnes séropositives ne sont souvent pas dans la chaine de soins antirétrovirale (ONUSIDA, 2020). Ce qui pose le problème de rétention des PVVIH aux soins ARV. La présente étude vise à appréhender les logiques sociales de la rétention des PVVIH aux soins ARV en Côte d’Ivoire à travers l’exploration de cas au CSUCOM Palmeraie et FSU Affery. Elle prend pour appuie la recherche documentaire et l’entretien. Les données de l’étude montrent que la rétention aux soins ARV est le produit d’une diversité de rapports aux soins. Ces rapports sont d’ordre spatial, biologique, culturel et économique. Ils se manifestent par l’actualisation de la culture thérapeutique du patient VIH pour sa survie dans son environnement, social, familial et professionnel. Ainsi, les centres de santé tiennent compte des particularités de chaque PVVIH dans leurs approches de prise en charge et du maintien aux soins. Cela passe par la flexibilité de l’accès aux soins en tenant compte de la vulnérabilité et de l’environnement social de chaque PVVIH.
Mots clés: Rétention, PVVIH, soins ARV, culture thérapeutique et médicalisation individualisée
Retention, PLHIV, ARV Care, Therapeutic Culture, Individualized Medicalization
Depuis son apparition dans les années 1980, le VIH est considéré comme un véritable révélateur social, déclencheur de nombreuses interrogations sur les plans médical, éthique et humain (Duclos, 2000). Cette épidémie constitue une menace à l’encontre de la paix et de la sécurité dans le monde à travers l’accroissement de la pression sociale sur les ressources, les institutions publiques et les systèmes sociaux qui permettent aux individus de faire face à l’adversité (ONU, 2001).
À cet effet, la question de la lutte contre le VIH/Sida est un sujet qui a intéressé et qui intéresse davantage divers chercheurs en sciences sociales et humaines. Les auteurs qui s’y intéressent, l’abordent sous divers angles. Les auteurs comme Bibeau (1991) et Rémy (1995) s’intéressent aux stéréotypes associés à la pandémie du VIH/Sida, sa géographie et sa transmission. Sous cet angle, ces auteurs soutiennent que le VIH/Sida, par sa forme épidémique mais aussi par ses modes de transmission apparait comme un événement social majeur, un « désastre » qui révèle et active des dynamiques sociales intenses (Raynaut, 1997). C’est une pandémie qui produit des changements sociaux et politiques majeurs en Afrique avec l’accroissement de l'écart entre ce continent et le reste du monde (Amat-Roze, 2000). Aussi, les auteurs comme Vidal (1993), Aventin (1996), Bentz (2002), Delaunay et Vidal (2002), Guennif et Mfuka (2003) et Bekelynck (2014) se penchent sur les principes éthiques de la politique de santé publique en matière de soins thérapeutiques des patients du VIH. Avec la connaissance des conditions d’accès aux traitements antirétroviraux et le dispositif mis en place en 1999 en Côte d'Ivoire, ces auteurs trouvent encourageant la priorité accordée à l'observance conçue comme un domaine d’évaluation pour l’amenuisement de cette pandémie (Bentz, 2002). Les positions et attitudes des patients VIH, des soignants et du système de santé lorsqu'il s'agit de permettre et d’améliorer l'observance d’un traitement complexe et porteur d'espoir, la question du coût des traitements apparaît centrale, en ce sens qu’il constitue une préoccupation importante des patients VIH (Delaunay et Vidal, 2002). Par ailleurs, Mayaux (2004), Gobatto et Lafaye (2005), Gobatto et Lafaye (2007), orientent leur analyse sur la production de la différenciation sociale de la maladie. Ils estiment que les femmes sont les cibles privilégiées de l’épidémie, de l’infection du VIH en Afrique (Leroy, 2004). Ainsi, la maladie pousse les femmes à chercher divers soins avec son cortège d’événements inattendus (Lingani et Korbéogo, 2015).
Pour ONUSIDA (2020), malgré la démocratisation du traitement contre le VIH au cours de ces dernières années, plusieurs personnes vivantes avec le VIH (PVVIH) ne sont souvent pas dans la chaine de soins antirétrovirale.
Au niveau mondial, le nombre de personnes vivante avec le VIH est passé de 26 millions en 2000 à 38,4 millions en 2021 et le nombre de personnes ayant accès au traitement antirétroviral est passé de 560 000 à 28,7 millions (ONUSIDA, 2022., p. 4). En Afrique de l’Ouest et du Centre, le nombre de personnes vivantes avec le VIH est estimé à 5 millions avec 3,9 millions de personnes qui ont accès au traitement en 2021 avec un taux de couverture régionale de 78% supérieur aux taux de couverture mondiale qui est de 75% (ONUSIDA, Op.cit, p.5-6).
En Côte d’Ivoire en général et particulièrement au Centre de Santé Urbain Communautaire de la Riviera Palmeraie et à la Formation Sanitaire Urbaine d’Affery, l’application des directives nationales en matière d’offre de dépistage et de prise en charge des personnes infectées par le VIH est effective ; la gratuité des soins et de la thérapie ARV, l’offre de services de soins et soutien aux PVVIH pour le maintien dans le circuit de soins.
En dépit de tous ces efforts visant à améliorer la prise en charge des PVVIH, force est de constater que des PVVIH éligibles au traitement ARV sont irrégulières aux soins dans le Centre de Santé Urbain à base Communautaire (CSUCOM) de la Palmeraie et celui de la Formation Sanitaire Urbain (FSU) d’Affery au regard des répertoires de prise en charge dans ces aires sanitaires.
Au CSUCOM de la Riviera Palmerais, 56% des 565 patients VIH se sont retirés des soins thérapeutiques en 20219 ; en 2020, sur les 562 patients du VIH, 65% se sont retirés ; en 2021, sur les 578 patients du VIH, 57% se sont retirés. Aussi le FSU d’Affery a- il enregistré 305 patients VIH en 2019, 324 patients VIH en 2020 et 326 patients VIH en 2021 avec respectivement 98%, 95% et 100% de rétention.
Ce qui pose le problème de maintien des patients VIH dans le système de prise en charge médicale dans ces structures sanitaires.
De ce qui précède, l’on peut se poser la question suivante : quelle est la logique sociale de la rétention des patients VIH dans le système de prise en charge médicale dans le Centre de Santé Urbain de la Riviera Palmeraie et à la Formation Sanitaire Urbaine d’Affery?
Par ailleurs, la nature des rapports aux soins ARV explique-t-elle la rétention des patients VIH dans le système de prise en charge médicale au CSUCOM Palmeraie et à la FSU d’Affery ?
Notre contribution est donc d’analyser le lien entre la construction sociale de la non-observance des soins thérapeutiques et l’émergence de nouvelles trajectoires thérapeutiques culturellement appréciées. Cela participe à la compréhension des logiques sociales qui légitiment l’abandon des soins thérapeutiques du VIH dans des structures sanitaires en Côte d’Ivoire.
Il s’agit pour nous de présenter la nature des rapports aux soins ARV comme déterminant de la rétention des PVVIH au CSUCOM Palmeraie et FSU Afféry
La méthodologie mise en oeuvre a consisté à conduire une enquête de terrain au CSUCOM de la Riviera Palmeraie et à la FSU d’Afféry. Le choix de ces institutions se justifie par notre accès aux PVVIH dans ces aires sanitaires eu égard à notre capital social. En effet, nous avons effectués plusieurs missions dans ces aires sanitaires dans le cadre de la lutte contre le VIH, ce qui nous a permis d’avoir des contacts et des relations pouvant nous faciliter l’accès aux personnes ressources. Ainsi, la collecte des données s’est faite en deux (2) phases. La première s’est déroulée dans la période de juin à août 2019 et la seconde de février à septembre 2022.
Elle s’est inscrite dans une double approche en l’occurrence quantitative et qualitative. Ainsi, l’approche non probabiliste de l’échantillonnage nous a permis de construire un échantillon quantitatif composé de 100 PVVIH, avec 23% d’hommes et 77% de femmes, répartit entre le CSU Affery et le CSUCOM. L’administration du questionnaire s’est faite après le passage des patients chez l’assistant social, attendant leur tour au bureau de consultation ou après leur passage à la pharmacie pour la prise de leur ARV. Ces personnes se sont délibérément prêtées à notre questionnaire. Aussi, notre choix s’est porté sur des entretiens semi-directifs pour compléter les informations relatives à la rétention des PVVIH aux soins ARV au CSUCOM Palmeraie et FSU Affery.
Ce choix méthodologique est lié à la flexibilité de cette technique de collecte des données puisqu’elle n’est ni entièrement libre ni entièrement dirigée. Les entretiens menés selon la technique centrée sur des thèmes, ont été administrés aux PVVIH, aux personnels communautaires (conseiller communautaire (CC) et assistants sociaux (AS)), et aux personnels soignants (aux Sages-femmes (SFDE), Infirmiers (IDE) et Médecins). Au total, vingt et trois entretiens ont été administrés auprès de quarante et trois (43) personnes constituées en des catégories d’acteurs à l’étude.
II-1. Rapport à l’espace comme marqueur de la rétention des PVVIH aux soins ARV
II-1-1. L’arrêt des traitements ARV comme marqueur des rapports aux soins
Dans la chaine de prise en charge, des patients déclarent que leur trajectoire aux soins ARV a été régulièrement marquée par des arrêts (voir figure 1 ci-dessous).
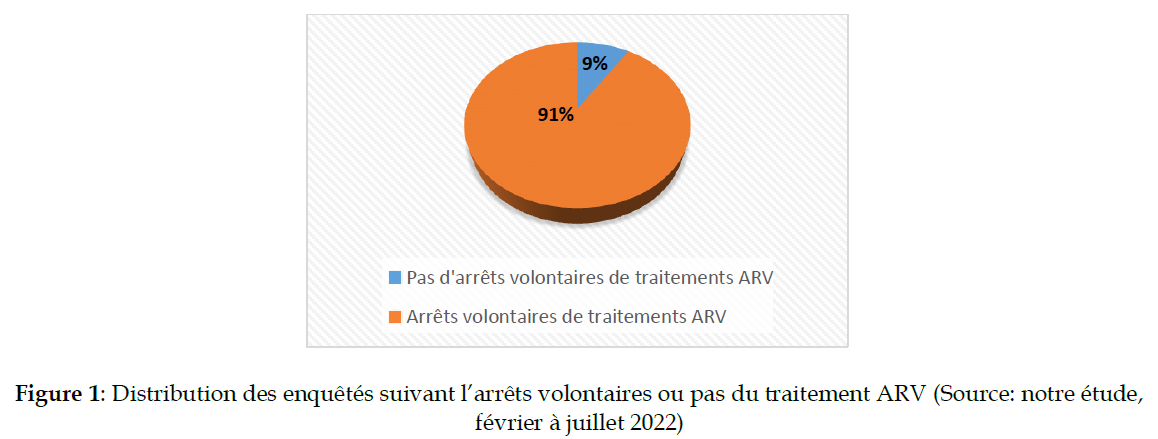
Figure 1: Distribution des enquêtés suivant l’arrêts volontaires ou pas du traitement ARV (Source: notre étude, février à juillet 2022)
En effet, [21/23 PVVIH] soit 91,3% des PVVIH hommes interviewés contre [70/77 PVVIH] femmes interrogées, déclarent que leur trajectoire aux soins ARV a été marquée souvent par des arrêts. Mais, ils justifient différents leur désalignement partiel aux soins ARV (voir figure 2).
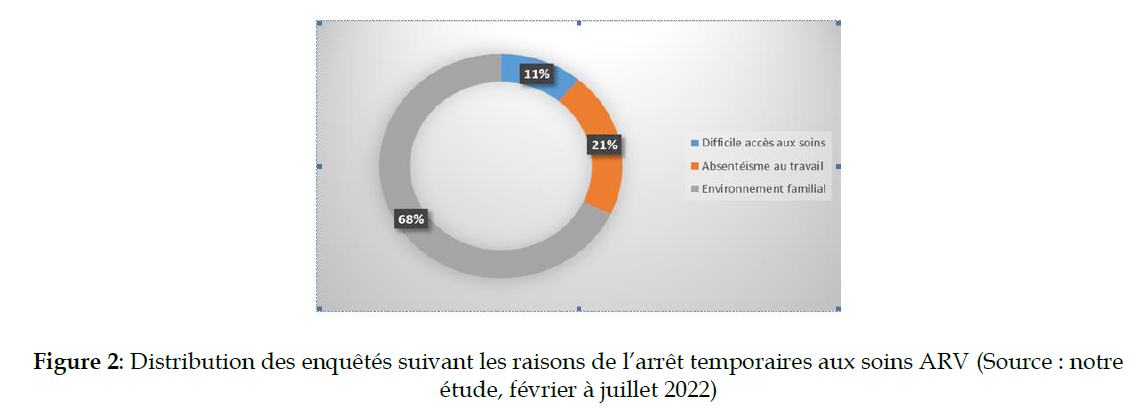
Figure 2: Distribution des enquêtés suivant les raisons de l’arrêt temporaires aux soins ARV (Source : notre étude, février à juillet 2022)
En effet, l’environnement familial et l’absentéisme au travail sont plus représentatifs parmi les raisons évoquées par les PVVIH interviewées. Ainsi, [22/23 PVVIH] soit 95,7% des PVVIH hommes interviewés contre [67/77 PVVIH] soit 87,0% des femmes PVVIH interrogées. Aussi, les motivations du retour aux soins sont principalement associées à un meilleur contrôle de l’état de santé des PVVIH [78/100 PVVIH] soit 78% des enquêtés (Voir figure 3).

Figure 3: Distribution des enquêtés suivant les raisons du retour volontaire aux soins ARV (Source: notre étude, février à juillet 2022)
En effet, les PVVIH hommes interviewés estiment pour la plupart que leur retour aux soins ARV est dû au fait qu’ils veulent mieux vivre avec le VIH ; [14/23 PVVIH] soit 60,9% des PVVIH hommes interviewés. Cependant, le retour des PVVIH femmes est plus associé à un meilleur contrôle de leur état de santé ; [69/77 PVVIH] soit 89,6% des PVVIH femmes interrogées.
II-1-2. Rapports socio-biologiques comme reflet de la rétention des PVVIH aux soins ARV
L’échantillon non probabiliste de notre étude est composé de cent (100) PVVIH dont soixante-dix-sept (77) femmes contre vingt et trois (23) homes (Figure 4).
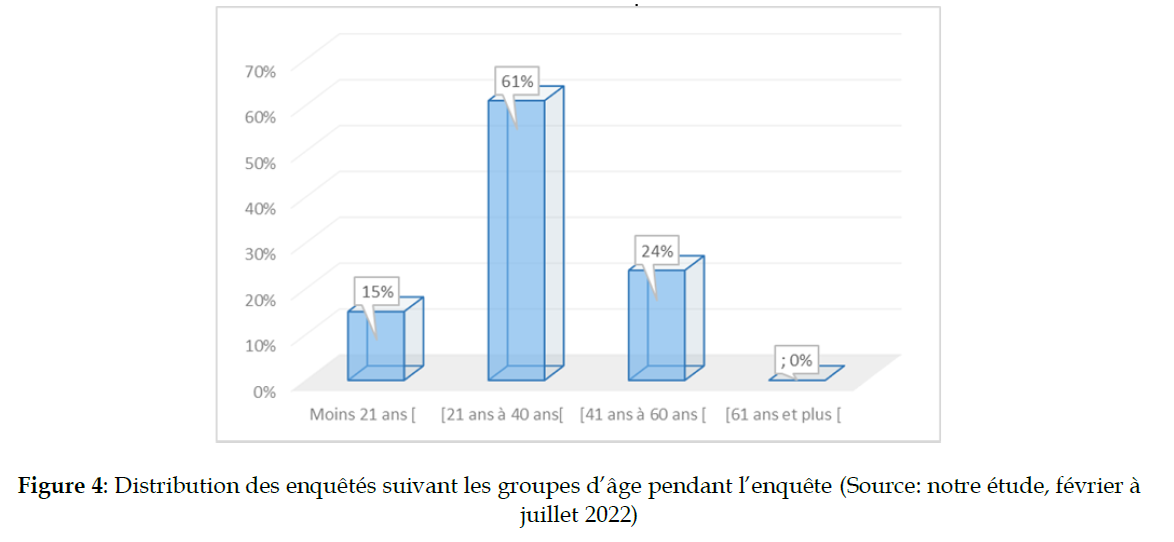
Figure 4: Distribution des enquêtés suivant les groupes d’âge pendant l’enquête (Source: notre étude, février à juillet 2022)
Cette figure indique que 76% des PVVIH ont moins de 41 ans. Quel que soit le sexe des PVVIH, les jeunes sont les plus convoqués aux soins ARV. Ainsi, 69,6% [16/23 PVVIH] des hommes interviewés ont moins de 41 ans contre 77,9% soit [60/77 PVVIH] des femmes interrogées (Figure 5).
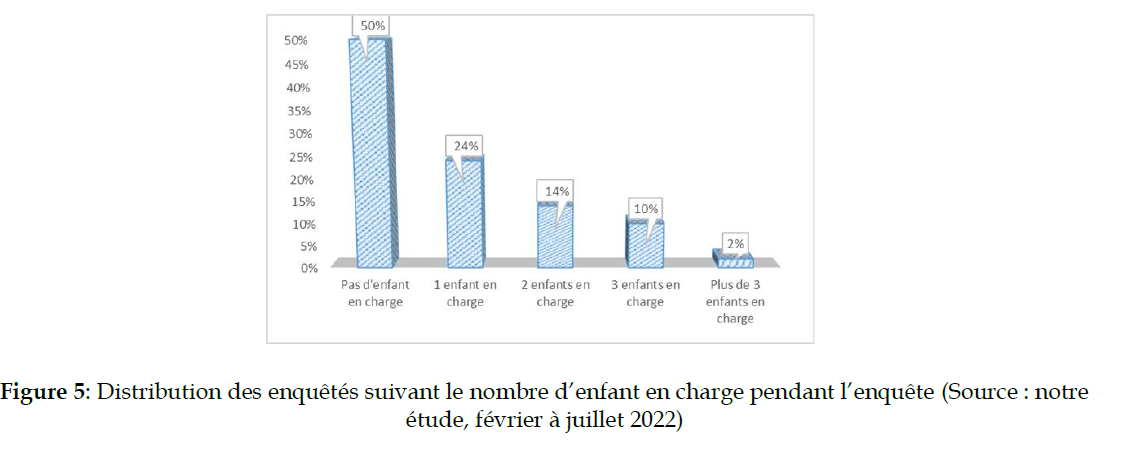
Figure 5: Distribution des enquêtés suivant le nombre d’enfant en charge pendant l’enquête (Source : notre étude, février à juillet 2022)
Aussi, la moitié des PVVIH interrogées déclare n’avoir pas d’enfant en charge pendant l’enquête.
Ainsi, 52,2% [12/23 PVVIH] des PVVIH hommes contre 50,6% [39/77 PVVIH] des femmes interviewées déclarent n’avoir pas d’enfant en charge pendant l’enquête.
II-1-3. Rapports socio-culturels au coeur de la rétention des PVVIH aux soins ARV
La figure 6 indique le niveau de scolarisation des PVVIH interviewees.
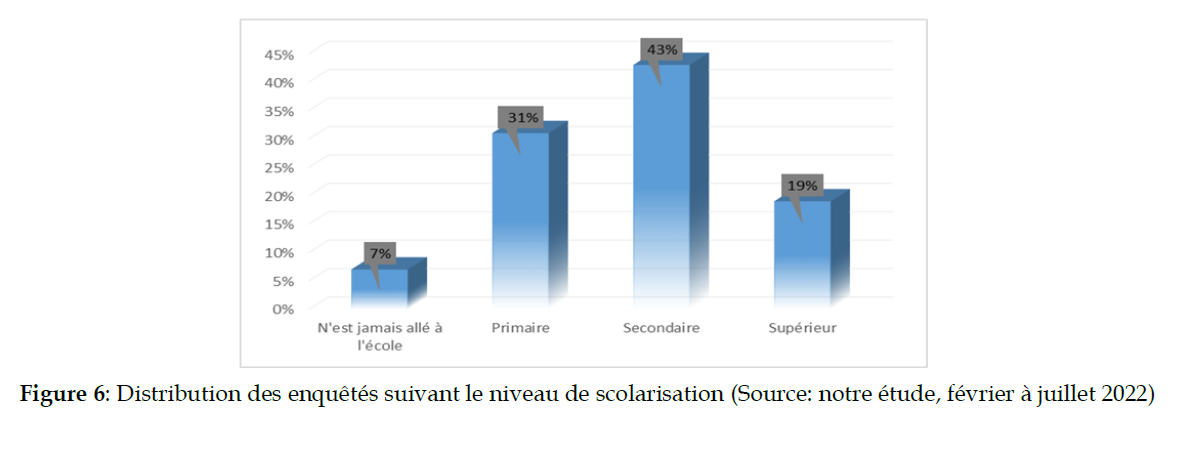
Figure 6: Distribution des enquêtés suivant le niveau de scolarisation (Source: notre étude, février à juillet 2022)
Concernant le niveau de scolarisation, les PVVIH qui ont le niveau secondaire sont majoritaires au sein des patients interrogés [43/100 PVVIH] 43% contre [31 PVVIH] 31% ont le niveau primaire, [19/100 PVVIH] 19% ont le niveau supérieur et [7/ 100 PVVIH] ne sont jamais allés à l’école. Aussi, la majorité des enquêtés [62/100 PVVIH] ont au moins le niveau secondaire avec 56,5% [13/23 PVVIH] des PVVIH hommes contre 63,6% [49/77 PVVIH] des PVVIH femmes interrogées.
Quant à la situation matrimoniale, la majorité [55/100 PVVIH] 55% des PVVIH interrogée n’est pas dans une union matrimoniale; les PVVIH sont pour la plupart célibataires (43%), veufs.ves, (10%) ou divorcés (2%) (Figure 7).
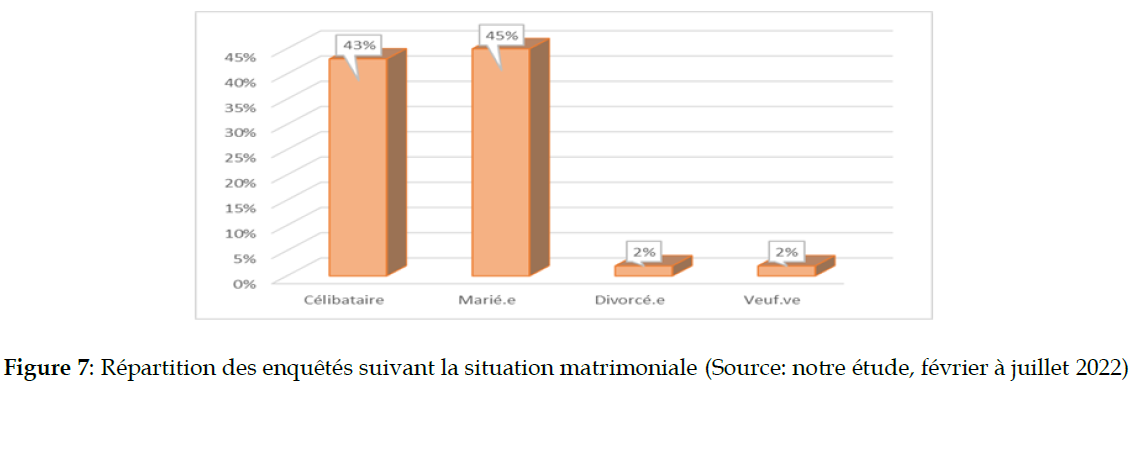
Figure 7: Répartition des enquêtés suivant la situation matrimoniale (Source: notre étude, février à juillet 2022)
En effet, 69,6% [16/23 PVVIH] des PVVIH hommes sont mariées contre 58,4% [45/77 PVVIH] des PVVIH femmes interrogées.
Aussi, la plupart des PVVIH interrogées pratiquent une religion; plus de 8/10 des PVVIH [83/100 PVVIH] soit 83% ou plus de ¾ des PVVIH interviewées. Le tableau 8 ci-dessous mentionne le fait (Figure 8).
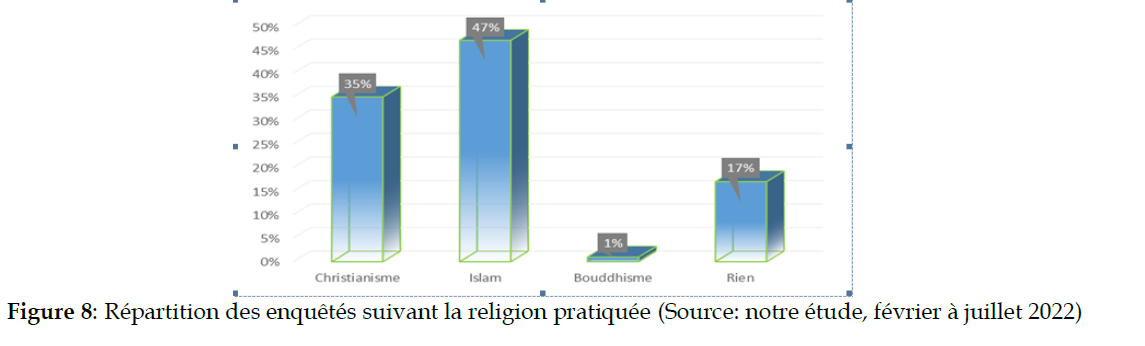
Figure 8: Répartition des enquêtés suivant la religion pratiquée (Source: notre étude, février à juillet 2022)
L’étude montrent également que les femmes sont plus impliquées dans les pratiques religieuses que les hommes ; [71/77 PVVIH] 92,2% des femmes PVVIH contre [12/23 PVVIH] 52,2% des PVVIH hommes.
Aussi, porteurs du VIH sont plus impliqués dans la religion musulmane. Ainsi, [7/23 PVVIH] 30,4% des homme pratiquent l’Islam comme religion contre, [4/23 PVVIH] 17,4%·qui pratiquent le Christianisme et [1/23 PVVHH] 4,3% sont Bouddhistes. Quant aux femmes porteuses du VIH, elles sont principalement musulmanes [40/77 PVVIH] soit 51,9% des PVVHH femmes interrogées, contre [31/77 PVVIH] soit 40,3% qui sont chrétiennes, [0/77 PVVIH] soit 0% de Bouddhistes.
Par ailleurs, les hommes se singularisent plus dans la catégorie des PVVIH sui ne pratiquent aucune religion ; [11/23 PVVIH] soit 47,8% des PVVIH hommes interviewés contre 6/77 PVVIH soit 7,8% des PVVIH femmes interrogées.
En tout, les rapports socio-culturels comme le niveau d’instruction, la situation matrimoniale et la religion impactent la rétention des PVVIH aux soins thérapeutiques dans les aires sanitaires en occurrence au CSUCOM Palmeraie et FSU Afféry.
II-2. Rapports socio-économiques comme déterminant de la rétention aux soins ARV
II-2-1. Culture thérapeutique convoquée
Les propos des PVVIV révèlent une double culture thérapeutique pouvant expliquer la rétention aux soins ARV au CSUCOM Palmeraie et CSU Afféry. Cela est illustré par les propos suivants :
« Quand, je prends les médicaments au centre, les symptômes de la maladie disparaissent de la même manière comme quand je prends les médicaments traditionnels. Ce qui fait que par moment je me demande si je suis réellement malade de cette maladie » (Propos Enq.11, PVVIH, 4 ans de prise en charge au CSUCOM Palmerais).
Ces propos montrent que des patients optent pour un double itinéraire thérapeutique aspirant à un mieux-être ; la médecine traditionnelle et la médecine moderne. La rétention des PVVIH se construit alors à partir de l’observance des effets de chaque itinéraire sur la santé. Cette observance peut créer ou pas des doutes dans la conscience des PVVIH. Ce qui permet souvent aux PVVIH de changer leur rapport à la prise des soins ARV.
Ainsi, le recours aux soins ARV peut alors s’expliquer par le besoin de la médecine moderne pour des tâches de thérapie, de prévention, de dépistage, d’expertise, de recherche ou d’enseignement (Maître, 1975). Celle de la thérapie traditionnelle peut également se comprendre par le fait que le propre de l’homme est de vouloir tracer sa route, de récuser toute fatalité et (Julien, 1987). Aussi, la trajectoire aux soins VIH convoque en plus de la prise en charge ARV, une thérapie traditionnelle faisant appel à des guérisseurs traditionnels ou des guides religieux.
« Depuis 2 ans je souffre. Alors j’ai demandé à ma soeur de m’accompagner faire une consultation chez un guérisseur traditionnel. Après la consultation, le guérisseur nous a dit que mon problème de santé est lié à la rivière qui est dans mon village. Quelqu’un de ma famille y est allé et m’a jeté
un sort. Il m’a demandé d’acheter des choses pour faire le sacrifice et me libérer de la maladie » (Discours Enq.2, PVVIH, 2 ans de prise en charge au CSU Afféry).
Cette pratique thérapeutique peut se comprendre à partir des traditions basées sur des croyances et une vision interstellaire de la société. L’organisation de la société, tant sur le plan politique que sur celui des rapports interhumains, place le croyant dans une perspective d’obédience à la volonté divine (Chamoun, 1989). Dans ces thérapies, il y a une réponse aux difficultés, aux doutes et aux crises de l'individu moderne absorbé par une normativité toute prêt (Cingolani, 1996).
En tout, les données de l’étude montrent que l’intervention thérapeutique dans le domaine des traitements VIH connait une diversité d’approche en dehors des cadres des centres de santé. Cette diversité influence l’acceptabilité et l’adhésion durable aux soins ARV. Elle se présente comme une forme de médecine intermédiaire qui soumet les PVVIH à un habitus et à des valeurs souvent étrangères aux pratiques modernes de la prise en charge ARV.
II-2-2. Pérennisation la famille envisagée
Les données de l’étude évoquent la situation matrimoniale des PVVIH comme déterminant de la rétention aux ARV comme le précise ce discours :
« Une fois, lors d’une consultation d’aide à l’observance avec un patient vivant avec le VIH, ce dernier m’a posé une inquiétude sur sa guérison, prendre bien ses médicaments et la possibilité de se mettre avec quelqu’un. Je lui ai dit que l’on ne guérit pas du VIH mais en continuant à bien suivre son traitement, il va bien se porter et ne tombera pas malade. Aussi pour vivre avec une femme, il doit lui faire part de son statut sérologique. Ce monsieur je ne l’ai plus revu jusqu’à ce jour » (Témoignage Enq.4, Médecin assurant la prise en charge des PVVIH au CSUCOM Palmeraie).
Ce témoignage permet de saisir la difficulté pour le personnel soignant de mettre en oeuvre les recommandations faites par les directives nationales de prise en charge concernant la prévention de l’infection à VIH. Toutefois, ce retrait aux soins ARV peut avoir une double explication. Le premier est relatif à la non-acceptation du statut de VIH et la seconde par le souci d’effacement après sa mort. Aussi, le VIH/sida est qualifié par des termes qui indiquent sa portée catastrophique et létale. C’est ainsi que le sida est considéré comme une maladie mortelle, tueuse d'amour, implacable et incurable (Fortin et al, 2003). Par ailleurs, l'annonce d'une séropositivité est une situation extrême, un événement qui induit une rupture avec une situation précédente et qui entraîne des réaménagements personnels et conjugaux (Pourette, 2006). Même si l’annonce de la maladie aux membres de la famille est le premier pas pour obtenir un soutien familial, elle constitue une étape difficile pour les personnes atteintes du VIH (Rachel et Sellami, 2009). Cette situation peut se comprendre à travers la contribution d’Hermann (2010).
En effet, les difficultés rencontrées au sein des couples sont étroitement liées à la culpabilisation du conjoint soupçonné d'être à l'origine de la contamination. Il s'établit alors un rapport de pouvoirs faisant intervenir les capacités financières et la culpabilité des deux partenaires et le devenir des relations conjugales. Mais, le fait que les des deux conjoints aient accès simultanément au traitement constitue un élément stabilisateur pour le couple et de maintien aux soins ARV. Cette conception se confirme par les propos suivants:
« Nos patients qui respectent leur RDV, sont généralement les veufs ou veuves, les divorcés et les mariés qui ont fait le partage de leur statut à leurs partenaires. Lorsqu’on échange avec eux, ils nous disent que ce qui importe pour eux c’est le fait d’être en bonne santé afin de pouvoir s’occuper de leurs enfants et ne pas les laisser orphelin. » (Propos Enq.5, Conseiller communautaire assurant la prise en charge des PVVIH au CSUCOM Palmeraie).
Ces données indiquent que la situation matrimoniale des patients influence le maintien ou le retrait des PVVIH aux soins ARV. À cet effet, l’infection par le VIH au sein d’une famille revêt une dimension particulière et ne se compare à aucune autre maladie (Morin et Samson, 2004). Cette maladie s’accompagne d’importants tabous avec ses cortèges de préjugés sans compter de la discrimination, de la peur et du rejet. En plus, il est inhabituel qu’une maladie soit gardée si précieusement secrète et que son dévoilement représente des enjeux personnels, familiaux, sociaux et légaux, amenant à l’éthique de l’information et du droit à la confidentialité. On comprend aisément que tant d’efforts soient déployés pour taire le VIH et masquer les préoccupations vécues par les personnes atteintes. Mais, l’engagement au maintien aux soins ARV des mariés ou ceux qui sont sortis du mariage par le décès du conjoint peut s’expliquer par la volonté de survie de la famille, par l’acceptabilité et l’appropriation basée sur l’expérience de soins.
II-2-3. Environnement socio-professionnel incriminé
Sur les cent (100) PVVIH interviewées respectivement au CSUCOM Palmeraie et à la FSU Afféry, [21/100] soit 21% sont inactives (Figure 9).
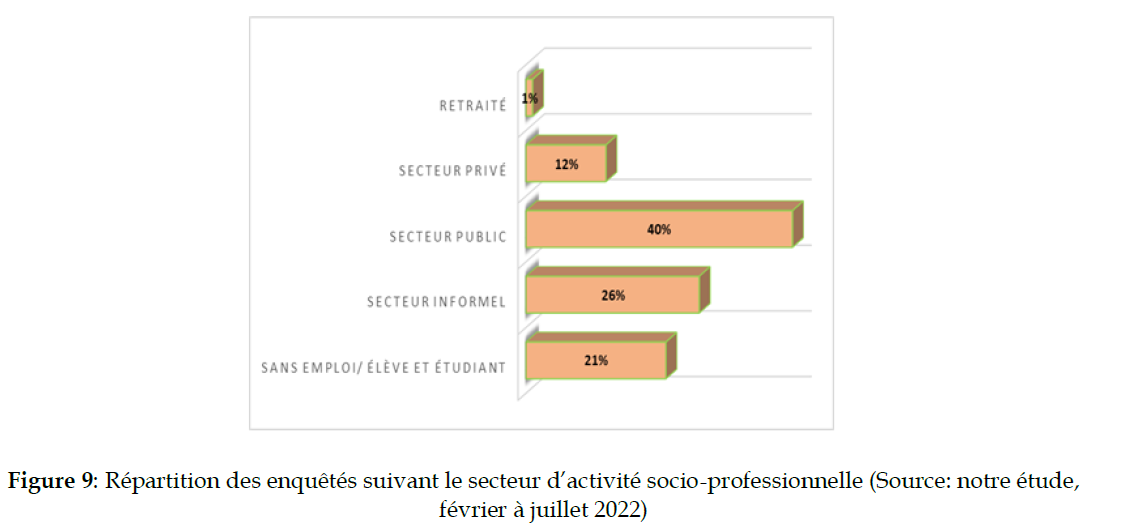
Figure 9: Répartition des enquêtés suivant le secteur d’activité socio-professionnelle (Source: notre étude, février à juillet 2022)
Ainsi, [6/23 PVVIH] soit 26,1% des hommes sont inactifs ou n’exercent pas d’activité socio-professionnelle contre [17/23 PVVIH] soit 73,9% qui sont en activité. Les PVVIH femmes interviewées sont également plus en activité qu’inactives ; [55/77 PVVIH] soit 71,4% des PVVIH femmes contre [22/77 PVVIH] soit 28,6% qui ne sont pas en activité.
Aussi, les données de l’étude révèlent que l’observance des soins ARV réduit souvent les capacités physiques des PVVIH à s’adonner à leurs activités socio-professionnelles. Ce qui constitue souvent un facteur de relâchement ou d’abandon aux soins comme l’indique ce discours :
« Je ne suis pas heureuse quand je manque mes RDV parce que les médicaments me font beaucoup de bien. (...). Mais il arrive quelquefois à cause de mon travail de ne pas respecter mes rendez-vous. (…). Bon, je ne peux pas trop expliquer sinon les gens connaîtront mon statut. Je suis consciente que ce n’est pas bon » (Témoignage Enq.6, PVVIH, 3 ans de prise en charge au CSU Afféry).
Cette position aux soins des PVVIH peut se comprendre à partir des caractéristiques de cette maladie qui engendrent un contexte social particulier. En effet, le sida, maladie stigmatisée associée au retour de l'épidémie et à la peur de la contagion, ne se vit pas individuellement mais s'inscrit dans une expérience collective (Pierret, 1997).
Le traitement de cette maladie mortelle du sida est appréhendé comme un changement structurel dans l’expérience des personnes infectées (Pierret, 2007). Ce changement structurel ne prend presque pas en compte la question de l’absentéisme au travail. Ce qui réduit souvent la marge de manoeuvre des PVVIH à la rétention des soins ARV. Ainsi, les données révèlent que le pouvoir normalisateur du mécanisme de prise en charge des PVVIH ne permet pas aux personnes infectées de poursuivre dans la quiétude ce qu’elles définissent comme la vie normale et socio-professionnelle. Le témoignage suivant précise bien ce fait.
« Moi j’ai arrêté de venir au centre pour prendre mes médicaments parce je dois toujours demander la permission au travail avant de venir. (…). Je risque de perdre mon emploi à cause de mes absences régulières ! Un jour, je me caché pour venir à mon rendez-vous. (…). Lorsque mon patron a constaté mon absence, alors il m’a dit qu’il va me renvoyer si cela se reproduit ». (Témoignage Enq.20, PVVIH, 2 ans de prise en charge au CSUCOM Palmeraie).
En effet, des PVVIH sont amenées à négocier avec leur entourage ou leur employeur la possibilité de s’absenter. Elles dissimulent souvent des raisons de leur absence en imputant à une autre origine les raisons de consulter un médecin ou en attribuant leur déplacement à une autre cause, telle qu’une urgence familiale. Ces tactiques ne sont cependant pas pérennes. En user trop régulièrement, c’est risqué d’être suspecté, voire de devoir dévoiler sa séropositivité.
Par ailleurs, des PVVIH prennent des congés pour se rendre en consultation à l’insu de l’employeur. Cette solution ne s’avère cependant envisageable qu’à court terme comme l’explique cet enquêté.
« Si, chaque mois, tu prends trois jours de permission, ils vont dire que tu n’es pas régulier au boulot. (…) Si tu n’es pas régulier dans ton contrat de travail, ça veut dire que tu n’es pas efficace. (…) tu risques de perdre ton contrat ». (Témoignage Enq.21, PVVIH, 2 ans de prise en charge au CSUCOM Palmeraie).
Ce discours montre que l'amélioration sensible de l'état de santé qu'apportent les thérapies du VIH, ne se traduit pas par un retour systématique à l'emploi des personnes atteintes. Les dispositifs d'aide à l'emploi et d'amélioration des conditions du travail n'apportent qu'un concours limité dans son articulation avec la vie au travail (Fabre et Tchobanian, 2001). Pour des travailleurs du secteur informel et des sans- emplois abandonner le travail ou une opportunité d’emploi et se rendre au centre pour le rendez- vous, est un manque à gagner. Cette assistante sociale témoigne cela à Travers ces propos:
« Parmi les malades que nous recevons, les sans- emplois et les travailleurs du secteur informel sont irréguliers. On fait tout pour qu’ils reviennent mais ils ne reviennent pas. Certains disent qu’ils ne peuvent pas laisser leur travail pour venir au centre, d’autres aussi disent qu’ils n’ont même pas à manger pour accompagner leur traitement ARV et disent qu’ils n’ont pas le transport pour venir chercher les médicaments » (Témoignage Enq.13, Assistante sociale, suivant la prise en charge des PVVIH au CSU Afféry).
En effet, d’un point de vue médical, les antirétroviraux nécessitent, pour être pleinement efficaces, un taux d’observance très élevé, supérieur à celui habituellement admis pour d’autres pathologies (ANRS, 2001). Cette contrainte place l’observance au plan des préoccupations médicales et suscite la crainte chez les patients. Puisque, certains PVVIH rencontrent des difficultés d’insertion socio-professionnelles dans un contexte où le sida est toujours une maladie stigmatisée.
« Depuis 5 ans que je prends le traitement, je n’ai jamais manqué mon rendez-vous. Je prends mes médicaments régulièrement. Je n’ai pas de problème de transport. Je prends mes médicaments sans problème. Personne ne me demande de comptes ». (Témoignage Enq.17, PVVIH, 5 ans de prise en charge au CSUCOM Palmeraie).
Le VIH étant vue comme une maladie stigmatisante et humiliante, elle n’est pas encore socialement acceptée. Les personnes vivantes avec cette maladie craignent souvent la divulgation de leur statut. Dans ce contexte de stigmatisation liée à l’infection, des PVVIH structurent leur quotidien autour du maintien du secret de la maladie. Ce qui peut expliquer la rétention de certains PVVIH, en raison de la peur de rencontrer une connaissance. Le témoignage suivant évoque ce fait.
« À ma deuxième visite au centre, j’ai rencontré une de mes connaissances qui m’a donné un regard accusateur. Je lui ai tendu la main en signe de salutation et elle a hésité à répondre. Cela étant, je me suis senti gênée. Et à chaque visite je suis craintive de rencontrer une connaissance ». (Propos Enq.8, PVVIH, 3 ans de prise en charge au CSUCOM Palmeraie).
Alors, la proximité du lieu d’habitation et le centre de prise en charge est incriminée dans le processus d’adhésion aux soins des PVVIH. Cela s’explique par le fait que le patient peut régulièrement rencontrer des personnes de son entourage familial ou amical pouvant suspecter ou connaitre son statut sérologique. Le récit suivant permet de mieux cerner les stratégies mobilisées par les PVVIH pour le maintien aux soins ARV.
« Vous savez, j’ai commencé à prendre les médicaments à Yopougon car c’est là-bas que j’ai appris que j’avais la maladie. Quand mes amis ont su que j’étais fréquent au centre, ils ont commencé à me poser des questions et à avoir un comportement changeant avec moi. Du coup, le suivi de mon traitement a été affecté. (…). Mon frère qui habite Palmeraie, est informé de mon statut. C’est lui qui m’a proposé de me faire suivre à la Palmeraie. Cela fait 2 ans que je suis ici et je fais l’effort d’être régulier. ». (Propos Enq.10, PVVIH, 2 ans de prise en charge au CSUCOM Palmeraie).
L’analyse, ceux qui habitent dans les alentours des aires sanitaires sont exposés au retrait de soins à cause de la crainte du dévoilement du statut sérologique. Pour revenir aux soins, certains PVVIH changent d’aire sanitaire pour la prise en charge ARV.
II-2-4. Flexibilité d’accès aux soins comme déterminant de la rétention des PVVIH
Le contact permanent avec les PVVIH permet un meilleur suivi et un retour aux soins du patient s’il s’en était écarté. Le discours suivant corrobore ce fait.
« Les PVVIH qui ne respectent pas souvent leur RDV. Ils sont réguliers jusqu’au moment où ils sentent une amélioration de leur état de santé. Ils disparaissent de la structure de santé et nous sommes sans nouvelles parfois d’eux. Lorsque nous les contactons ou les visitons, ils rentrent à nouveau dans le circuit de soins. Mais, cela retarde souvent l’effet positif de la prise des médicaments ». (Propos Enq.18, Assistant social assurant la prise en charge des PVVIH au CSUCOM Palmeraie)
Cette situation peut se comprendre par la vulnérabilité sociale liée à la maladie. En ce sens, le « renoncement aux soins » caractérise des situations dans lesquelles des personnes n’engagent pas ou interrompent une démarche de soins, alors même qu’elles en perçoivent le besoin, que ce besoin soit médicalement avéré ou non (Fatoux, 2014). Ainsi, les appels et les visites à domicile sont autant de stratégies mobilisées par les structures d’accompagnement pour le retour aux soins. Le témoignage suivant précise ce fait.
« Nous recevons à l’unité de prise en charge plus de femmes que d’hommes. Nous nous remarquons que les hommes sont plus réguliers pour leur suivi que les femmes. Les femmes sont moins respectueuses du RDV donné. (…). Nous faisons tout notre possible pour qu’elles reviennent. (…). Des relances par appels sont faites par les assistants sociaux chargés de la gestion des RDV des malades sous traitement ARV ou même des visites à domicile entreprises par les conseillers communautaires à ceux qui se sont géolocalisés ». (Propos Enq.16, Médecin assurant la prise en charge des PVVIH au CSU Affery).
La stratégie d’inclusion des PVVIH est soutenue par une flexibilité interne dans le suivi médical des patients. L’affirmation suivante nous indique cela.
« Mes patients qui ne me créent pas de problème ont soit une bonne connaissance de la maladie à infection à VIH et du traitement ou sont accompagnés par des personnes qui ont une parfaite connaissance de l’infection à VIH. Très souvent se sont leurs accompagnants qui suivent leur rendez- vous à leur place et suivent la prise de leur médicament. Pourtant, il n’est pas demandé aux PVVIH, d’aller à l’hôpital tous les mois. Cela n’est pas nécessairement puisque les rendez-vous sont semestriels ou annuels. Mais, ils peuvent être plus fréquents notamment au début du traitement ou lors d’un allègement thérapeutique, pour vérifier que tout se passe bien ». (Propos Enq.15, Conseiller communautaire assurant la prise en charge des PVVIH au CSU Afféry).
En effet, la plasticité dans l’attribution des médicaments encourage certains PVVIH à rester ou revenir dans la chaine de prise en charge.
III-1. Influence des espaces de soins sur les patients
Plusieurs auteurs font références aux espaces de reproduction sociale dans leur approche du patient. C’est le cas d’Alfieri et Taverne (2000), qui abordent la question de la santé de la mère et de l’enfant dans le contexte du VIH/sida. Pour ces auteurs, le lait maternel est considéré comme le meilleur aliment de l’enfant. Les représentations populaires lui accordent, en plus de sa fonction naturelle, le pouvoir d’apporter à l’enfant des éléments bénéfiques qui vont assurer son attachement maternel, sa force de caractère, son enracinement dans la famille etc. Ces auteurs le considèrent comme un vecteur de transmission des pouvoirs surnaturels et même des maladies entre la mère et l’enfant. Dans ce contexte la rétention de la mère aux soins ARV peut s’inscrire dans deux (2) registres complémentaires à savoir la non transmission de ses valeurs surnaturelles à l’enfant et la protection sociale de l’enfant contre le VIH, si elle s’est maintenue dans la chaine de traitement ARV jusqu’à l’accouchement. Pour Desclaux et Cadart (2008), lorsque les femmes découvrent leur séropositivité pendant la grossesse, l’interruption de grossesse va de soi si le diagnostic est établi au cours des premiers mois ; s’il l’est plus tardivement, certaines grossesses sont menées à terme notamment du fait des obstacles administratifs à la pratique d’une interruption. Ces auteurs mentionnent que, dans tous les cas, le risque de transmission verticale du VIH et les incertitudes concernant l’avenir de la mère « contre-indiquent » la procréation. En ce sens, Levasseur (1995), nous disait que la perception ou l'autoévaluation de la santé constitue un indicateur important de l'état de santé de la population. Elle reflète l'appréciation globale que l'individu fait de son propre état de santé en intégrant ses connaissances et son expérience de la santé ou de la maladie. Du coup, l'image éternelle de la santé, disait Dufresne (1985b), montre c'est l'enfant qui court vers la mer sans se demander si son coeur peut supporter un tel effort, et qui s'arrête spontanément quand il a atteint sa limite. Pour Saillant (1999), l'espace thérapeutique sous-tend la question plus large de la responsabilité humaine face à la souffrance, à la maladie et à la mort. Il entend par espace thérapeutique, l'ensemble des groupes, ressources, pratiques, savoirs, représentations, et symboles dont dispose toute société pour faire face au problème de l'entretien de la vie et de son maintien dans un but implicite ou explicite de bien-être ou de santé. Pour Mélançon (2012), en éthique, la dignité, est intrinsèque à tout être humain du seul fait qu’il participe à l’humanité en tant que personne consciente et libre, à la différence des autres vivants. Ce statut lui confère le respect et l’inviolabilité dans sa décision lorsque son choix est libre, éclairé, et s’exerce dans le respect d’autrui.
En tout, ces auteurs nous donnent des pans de compréhension sur l’influence de l’espace culturel, institutionnel et thérapeutique sur l’itinéraire thérapeutique des patients. Mais, la focalisation sur les patients en contexte de soins nous aiderait mieux. En ce sens, cette étude montre que les rapports entre le patient et les soins ARV se construisent dans un espace thérapeutique où le sexe, la culture et les activités économiques s’imposent et orientent la rétention dans les aires sanitaires visitées.
III-2. Rapports séculaires de la santé et de la maladie
Pour Desclaux (2003), certaines logiques ont la maladie pour substrat. Ainsi, l'attribution de l'origine de la maladie à "l'étranger", signifie de manière prosaïque que la maladie est venue d'ailleurs, magnifiée par une représentation quasi-universelle considérant l'altérité comme dangereuse, est à l'origine d'exclusions que leurs initiateurs revendiquent souvent comme protectrices pour leur propre groupe social. L'interprétation de la maladie comme une sanction consiste à tenir les personnes pour responsables et coupables de leur atteinte. Cette logique considère le sida comme la conséquence du non-respect des normes sociales, et les malades comme des coupables punis qui doivent supporter les conséquences de leur conduite. Mais, tout en se déployant dans un univers pluriel et polysémique, les soins, en tant que pratiques d’accompagnement, représentent pour une grande part le travail de connexion entre soignant et soigné en quête d’unité (Saillant et Gagnon, 1999). Dufresne (1985a), a présenté la culture comme un filtre pour les agents pathogènes. Pour l’auteur, lorsqu'on aborde le phénomène de la santé et de la maladie par le biais de l'ethnomédecine, en empruntant donc le chemin de la culture, on s'attend à s'éloigner du biologique pour entrer dans la sphère du symbolique. C'est ainsi que le progrès et le développement provoquent l'internationalisation des maladies. Les conséquences culturelles et sociales d'un tel phénomène sont d'une extrême gravité. L'internationalisation des maladies infectieuses a contribué à déstabiliser les médecines traditionnelles et, par-là, à ébranler des sociétés entières. Le prestige de la médecine occidentale se trouve ainsi renforcé, elle seule disposant des prérequis pour lutter contre les fléaux. Pour Ferland et Paquet (1994), la santé et le bien-être des individus et des collectivités tiennent à un ensemble de dimensions et de facteurs sociaux qui débordent largement le système des soins de santé. Ces auteurs estiment que l'état de santé et de bien-être des collectivités est lié de près à un ensemble de facteurs extérieurs au système curatif. Ils font savoir qu’il apparaît important de considérer l'influence des facteurs sociaux sur la santé et le bien-être collectif car, au-delà de l'existence de systèmes de soins et de services de qualité, plusieurs autres facteurs sociaux affectent continuellement l'état de santé de la collectivité. Ainsi, la relation entre la position sociale des individus, leur milieu de vie et leur état de santé vaut pour toutes les classes sociales et non seulement pour les populations vivant dans une pauvreté extrême. Cette conception de la santé et de l’inégalité sociale est partagée par d’autres auteurs. Pour ces auteurs, même si le système socio-sanitaire garantit un accès universel aux services de santé et aux services sociaux de base, il existe toujours des inégalités socio-économiques marquées sur le plan de la santé et du bien-être. D’après Dumais (1982), le mythe s'est aussi introduit, d'une façon plus explicite, au coeur de la lutte sociale. Pour l’auteur, une fois que la critique des institutions sociales, comme celle qui s'adresse à l'entreprise médicale, se sera décantée et qu'elle aura rasséréné la virulence de ses propos, on découvrira probablement mieux les véritables failles de l'institution qui ont provoqué ces réactions. On n'aura pas dénoué la dialectique des rapports qui s'établissent entre la personne et la société ou l'individu et l'institution. On aura compris, toutefois, que l'imaginaire social sait s'infiltrer dans les interstices de la société et en soutirer des mythes, tel celui de l'autonomie, qui sont tout à l'honneur de sa vitalité. Pour Jodelet (2006), la référence à la culture, quand on touche au champ de la santé, semble devoir s’imposer aussi comme la résultante des tendances qui se dessinent en psychologie. Une première série de problèmes liés au rapport à la santé et à la maladie a trait aux connaissances mises en jeu et à leur négociation entre usagers et professionnels. On peut les faire correspondre à une vision de la culture recouvrant les savoirs et savoir-faire. Savoirs traditionnels, connaissances scientifiques, techniques et médicales, savoirs de sens communs transmis par le milieu familial, l’école, les médias, les canaux de communication informels, mais aussi construits à partir de l’échange avec les porteurs du savoir savant (experts, médecins, etc.) ou à partir des informations dispensées par les campagnes d’éducation pour la santé. Une seconde série de phénomènes rangés dans la culture met en jeu des valeurs, des normes, des modèles de conduite et de pensée d’un groupe. Une autre vision de la culture en fait un système symbolique qui met en lien et en loi les différents ordres constituant la réalité sociale. Par ailleurs, l’auteure considère la culture comme un cadre de l’action, un écosystème des pratiques, comme dans le cas des espaces thérapeutiques. Pour elle, la santé communautaire désigne le contexte et la manière en fonction desquels se matérialisent les transformations du champ de la santé. Elle cherche à dépasser les limitations des perspectives régissant la santé publique sur la base du modèle biomédical. La santé communautaire met les professionnels de santé au service de la communauté et de ses membres, les usagers deviennent co-responsables et assument un rôle de participation active, s’érigeant en éléments fondamentaux du système de santé, les professionnels jouant un rôle de promotion, incitation, canalisation des activités sanitaires. Il peut s’agir d’un système ouvert qui favorise à travers des programmes d’éducation pour l’acquisition d’aptitudes pour une meilleure adhésion aux soins. Tousignant (1987), se demande si le rapport que tout un chacun entretient avec son propre vécu, c'est-à-dire tout cet ensemble de sensations et de cognitions qui forme le tissu de la vie émotionnelle, peut permettre de participer aux expériences émotionnelles de n'importe quel être humain et de saisir ce qu'il ressent en court-circuitant les artéfacts de la culture. L’analyse de l’auteur montre que les transformations du vécu émotif au sein de la culture laissent présager les différences abyssales qui risquent d'exister entre les cultures. Ces observations forcent l’auteur a accepté le fait qu’une plasticité des émotions détermine la culture. Pour Tremblay (1983a), l'adaptation culturelle se traduit par l'aptitude de l'individu à s’assumer les fonctions et les responsabilités qui correspondent à son statut et par sa capacité à s'intégrer dans des groupes de différentes importance. Elle renvoie à l'appréciation des progrès réalisés par l'individu dans son processus de maturation, en quête d'autonomie et de liberté de décision et d'action. La personnalité d’un individu est en constante évolution et transformation par suite de l'accumulation de ses expériences, des perceptions différentes qui s'en dégagent, des motivations qu'elles transforment, des actions ou réactions qu'elles engendrent et des aspirations qu'elles nourrissent. Ce progrès de la conscience se situe non seulement au niveau des expériences individuelles proprement dites, mais aussi et surtout à celui des significations nouvelles qui se dégagent de cette culture vécue. Les intériorisations qui s'en suivent sont ainsi à la fois fondées sur des démarches concrètes et sur les représentations qu'elles inspirent. Pour Tremblay (1983b), les sociétés technologiques et bureaucratiques sont principalement gouvernées par des impératifs de rationalité, d'efficacité et de productivité. Dans ces genres de civilisation, le « vivre en santé » représente à la fois l'expression d'une ultime finalité et d'une valeur existentielle d'une importance primordiale qui acquiert de plus en plus de profondeur au fur et à mesure que se déploient des technologies qui sont à la fine pointe de la recherche expérimentale en bio-médecine et qui soutiennent une idéologie progressiste de la médecine.
En définitive, ces auteurs mettent en avant les rapports séculaires dans l’expression de la maladie et des soins. Toutefois, ils ne disent rien sur les logiques de maintiens des PVVIH aux soins ARV. Ainsi, l’étude a révélé que les rapports socio-économiques imbriqués dans la fibre de la culture thérapeutique des PVVIH, leur environnement socio-familial et professionnel donnent l’orientation de la rétention aux soins ARV dans les aires sanitaires visitées.
Tout au long de cet exposé, nous avons tenté d’analyser la logique sociale de la rétention des PVVIH dans le système de prise en charge médicale en Côte d’Ivoire à travers le cas du CSUCOM Palmeraie et FSU Afféry. Nous nous sommes particulièrement penchés sur la nature des rapports aux soins ARV comme
déterminant de la rétention des PVVIH au CSUCOM Palmeraie et FSU Afféry. À l’analyse, les données montrent que la rétention des PVVIH aux soins ARV est imbriquée dans une diversité de rapports au traitement ARV. Ces rapports d’ordre spatial, socio-biologique, socio-culturel et socio-économique. Les retraits volontaires et temporaires dans le circuit de soins marquent le rapport des PVVIH au système de soins ARV. La temporalité de cet absentéisme se comprend mieux à travers la sexualisation de la maladie, son impact sur la famille, l’employabilité et la culture thérapeutique des patients. C’est en cela que les PVVIH construisent leur temporalité aux soins ARV en fonction de leur capacité de contrôle des informations liées à leur statut sérologique de la stabilité familiale et de la durabilité de leur activité génératrice de revenue ou leur emploi. Les discours liés à leur maintien durable dans la chaine de soins font appels à la conscience de la maladie et des itinéraires variés de thérapie pour soutenir le contenu de la temporalité aux soins ARV.

The Journal of International Social Research received 8982 citations as per Google Scholar report